
Über den Autor
Dr. Roland Glauser (Zürich, Schweiz) promovierte an der Universität Zürich, wo er sich auf Prothetik, Parodontologie und Oralchirurgie spezialisierte. Er hielt akademische Positionen in Zürich und an der Augusta University (USA) und leitete mehrere klinische Einrichtungen, darunter Cosmodent Zahnklinik in Zürich. Mit über 70 wissenschaftlichen Publikationen und mehr als 14.000 Referenzierungen ist er ein international angesehener Experte, der als Berater, Gutachter und Vorstandsmitglied für führende zahnmedizinische Organisationen und Unternehmen tätig ist.
Fallinformationen
Patient: Männlich, 48 Jahre alt. Ausgangssituation: Zahnlücke im Bereich #35. Weichgewebedicke von 3 mm. Leichter horizontaler Kieferkammabbau. Karies am benachbarten überkronten Zahn #36. Chirurgische Lösung: Modifizierter Mini-Roll-Lappen wurde mobilisiert. Die Osteotomie wurde gemäß dem Protokoll für D3-Knochen vorbereitet. Das Implantat wurde in Region #35 mit niedriger Geschwindigkeit und einem endgültigen Drehmoment von 11 Ncm eingesetzt. Restaurative Lösung: Der Glasfaserstift wurde 3 Monate nach der Operation zementiert und vorbereitet. Es wurde ein Abdruck des gesamten Zahnbogens genommen. Teilweise verblendete und individuell charakterisierte Zirkoniumdioxid-Einzelkronen für Implantat #35 und Zahn #36 wurden zementiert. Zeitpunkt der Implantatinsertion: Frühjahr 2022. Follow-up-Zeitraum: 4,5 Jahre.
Der Patient hatte sich Zahn #35 alio loco extrahieren lassen (die damalige Diagnose lautete tiefe Karies und akute Pulpitis). Acht Wochen später kam er in meine Praxis und bat um eine festsitzende Versorgung in diesem Bereich. Die Anamnese ergab einen eingestellten Typ-2-Diabetes mellitus, einen Tabakkonsum von 20 Zigaretten pro Tag, regelmäßigen Benzodiazepin-Konsum und schlechte Mundhygiene (Blutungsindex bei Sondierung: 38 %). Für diesen Patienten war ein Implantatsystem erforderlich, das
auch unter den schwierigen Bedingungen eines Hochrisikopatienten erfolgreich integrieren und eine langfristige Funktion und Gewebegesundheit gewährleisten kann. Eine kürzlich durchgeführte Langzeitstudie hat gezeigt, dass das Patent™ Implantat das Risiko für entzündliche periimplantäre Erkrankungen wie Periimplantitis bei Risikopatienten wie dem beschriebenen Patienten minimieren kann (Karapataki 2023).
Ausgangslage
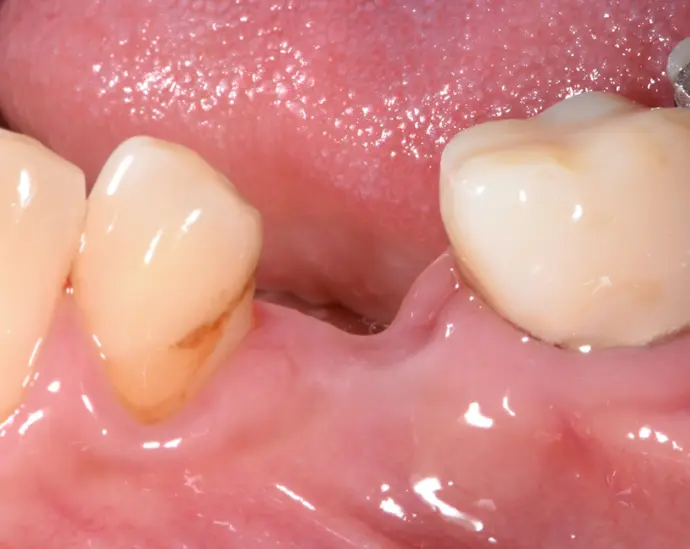
Laterale Ansicht 3 Monate nach der Zahnextraktion.
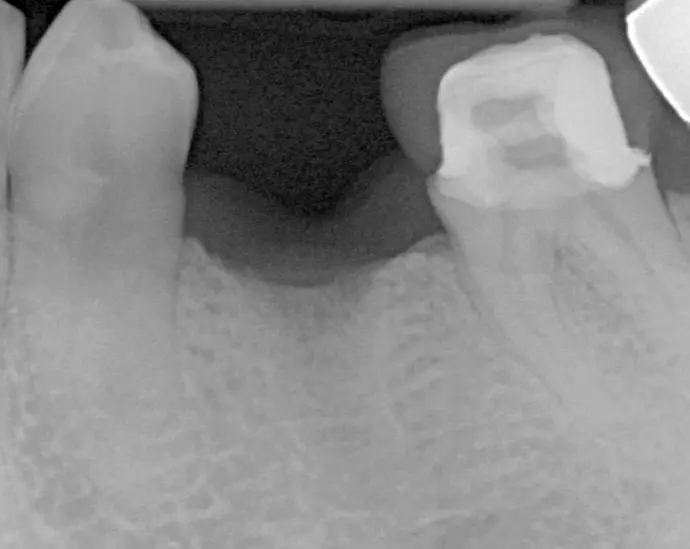
Röntgenaufnahme 3 Monate nach der Zahnextraktion und vor dem Einsetzen des Implantats.
Okklusale Ansicht 3 Monate nach der Zahnextraktion: leichter horizontaler Einbruch des Kieferkamms.
Chirurgisches Vorgehen
Sicht auf den krestalen Knochen nach der Präparation eines modifizierten Mini-Roll-Lappens.
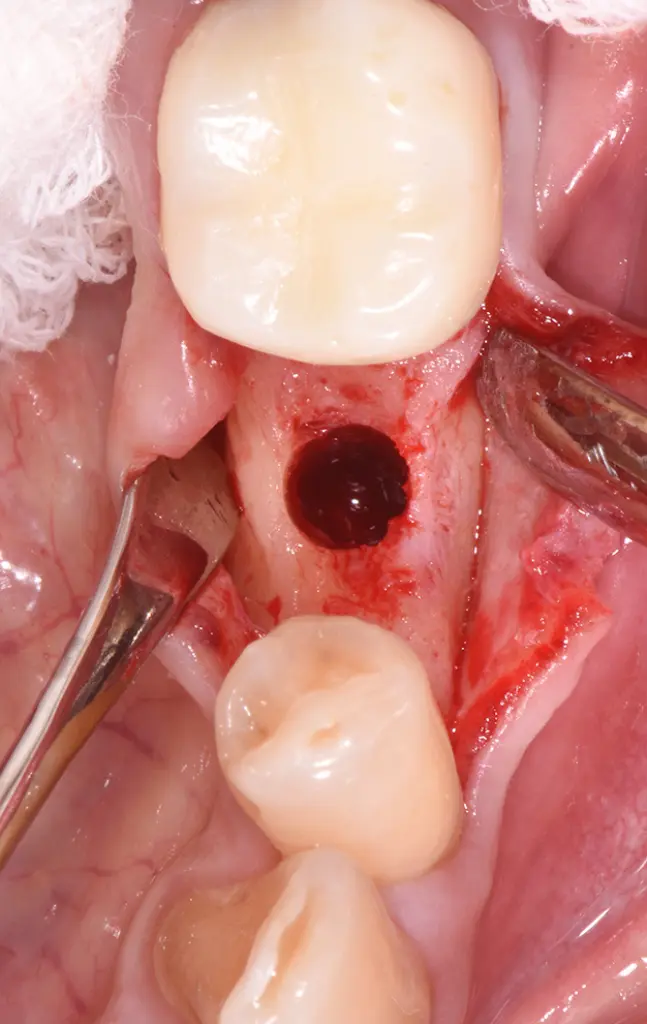
Aufbereitetes Implantatbett nach Verwendung des Gewindeschneiders.
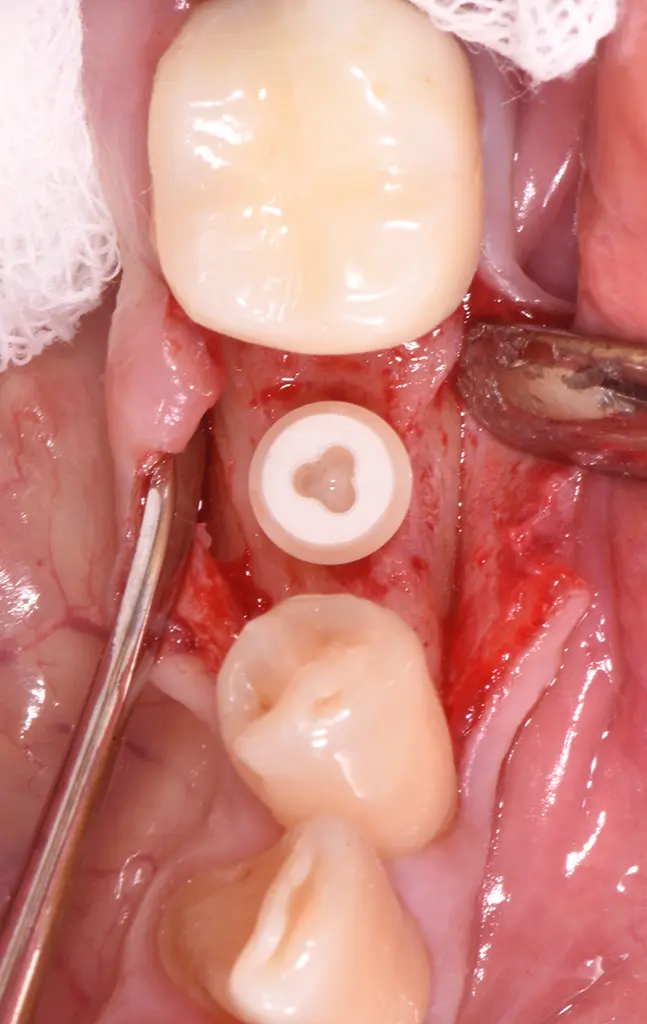
Zweiteiliges Patent™ Implantat horizontal optimal ausgerichtet.
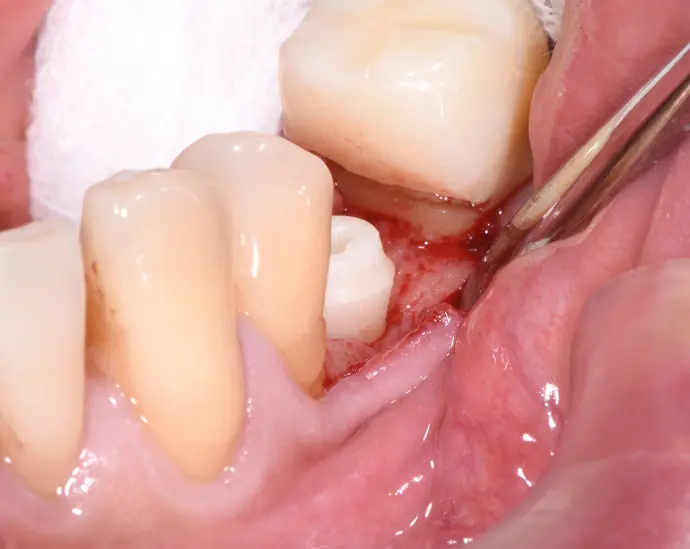
Zweiteiliges Patent™ Implantat vertikal korrekt ausgerichtet.
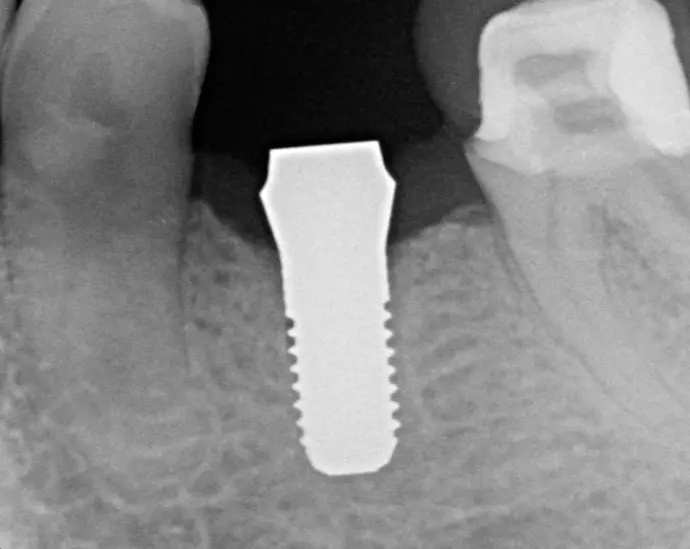
Postoperative Röntgenkontrolle.
Weichgewebsheilung
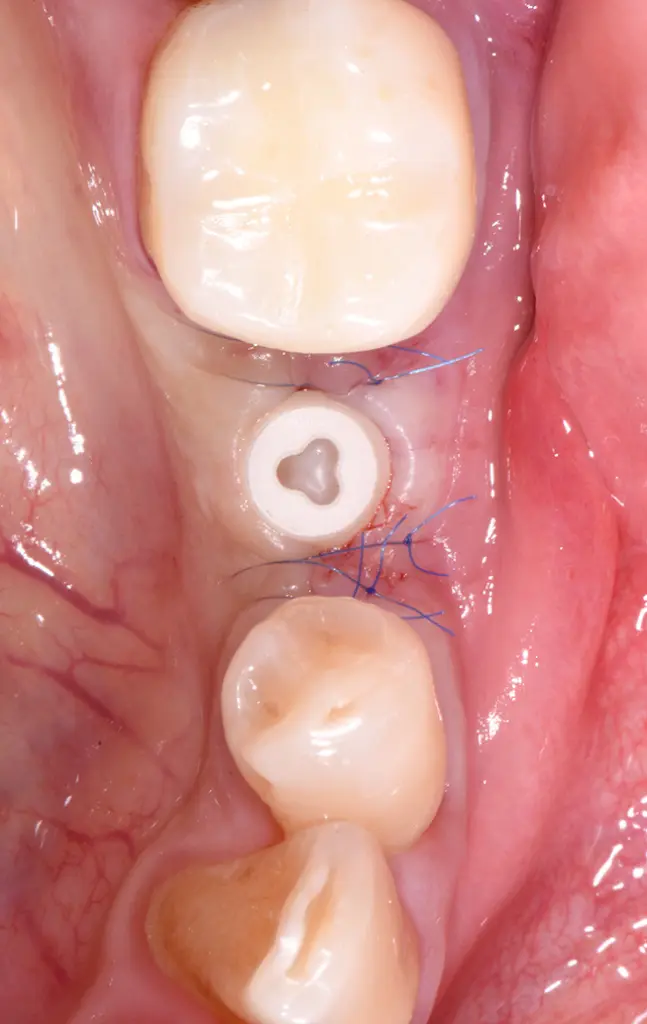
Situation nach Vernähen der Operationsstelle.
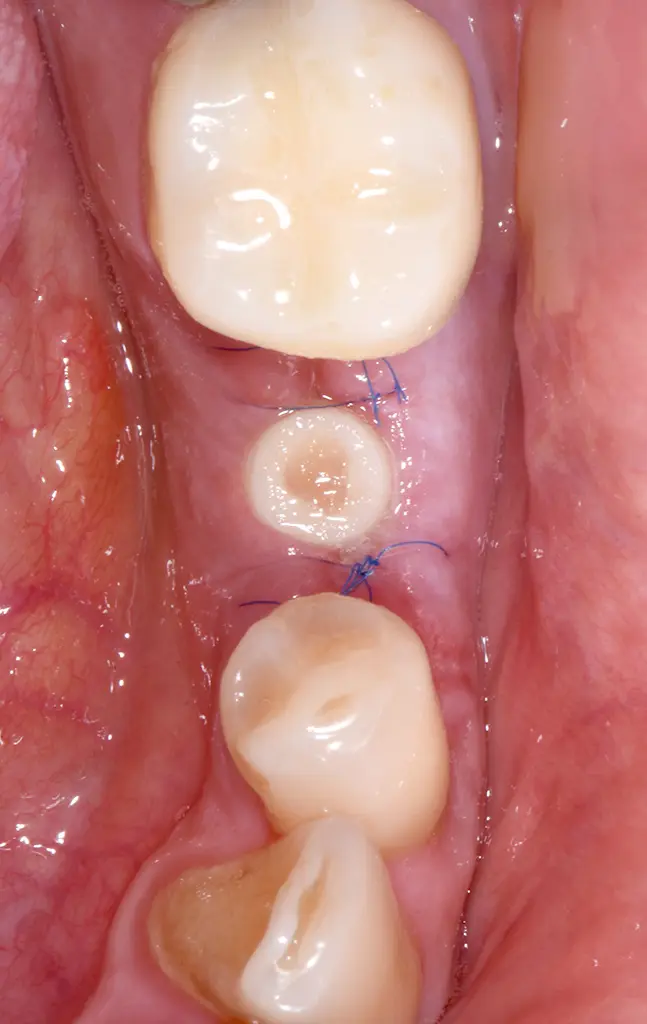
Situation 5 Tage post-op: Stadiengerechte Heilung.
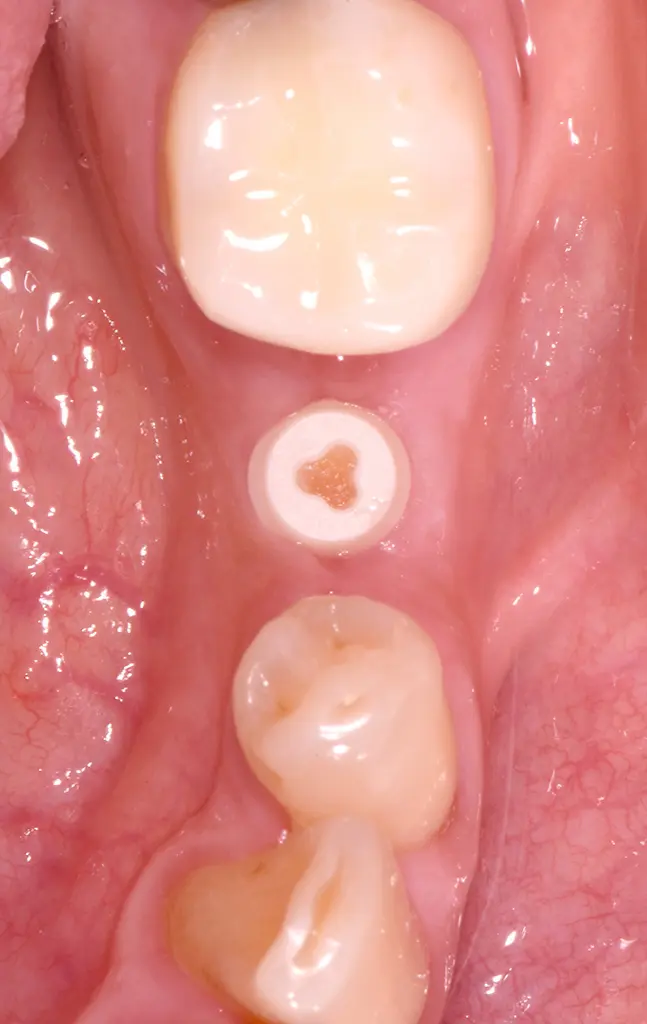
Situation 2 Wochen post-op: reizfreies Weichgewebe.
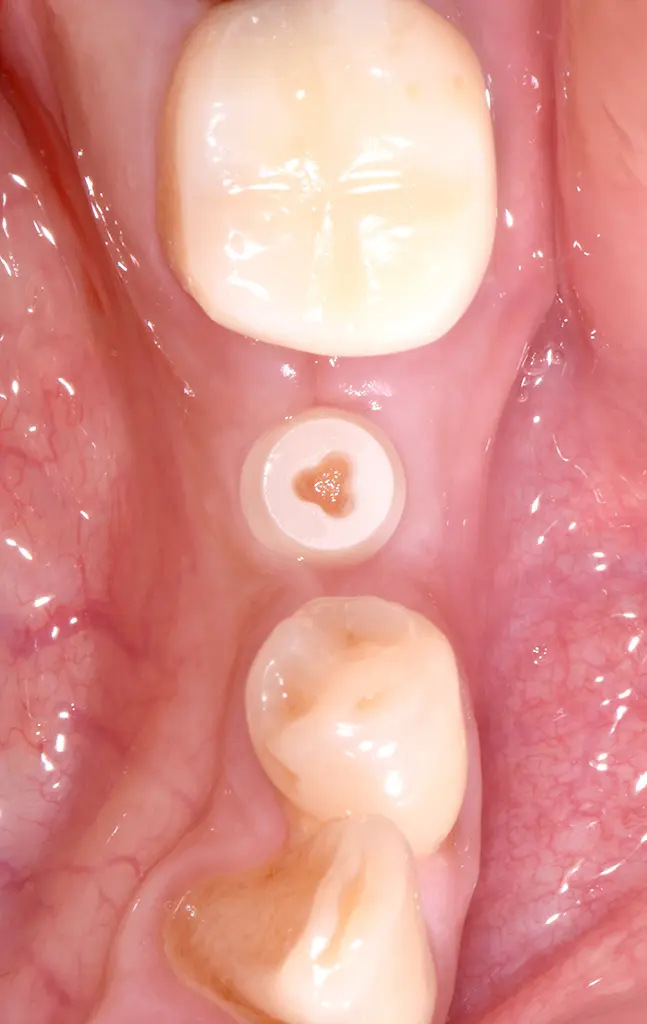
Klinische Situation 6 Wochen post-op: reizfreies Weichgewebe.
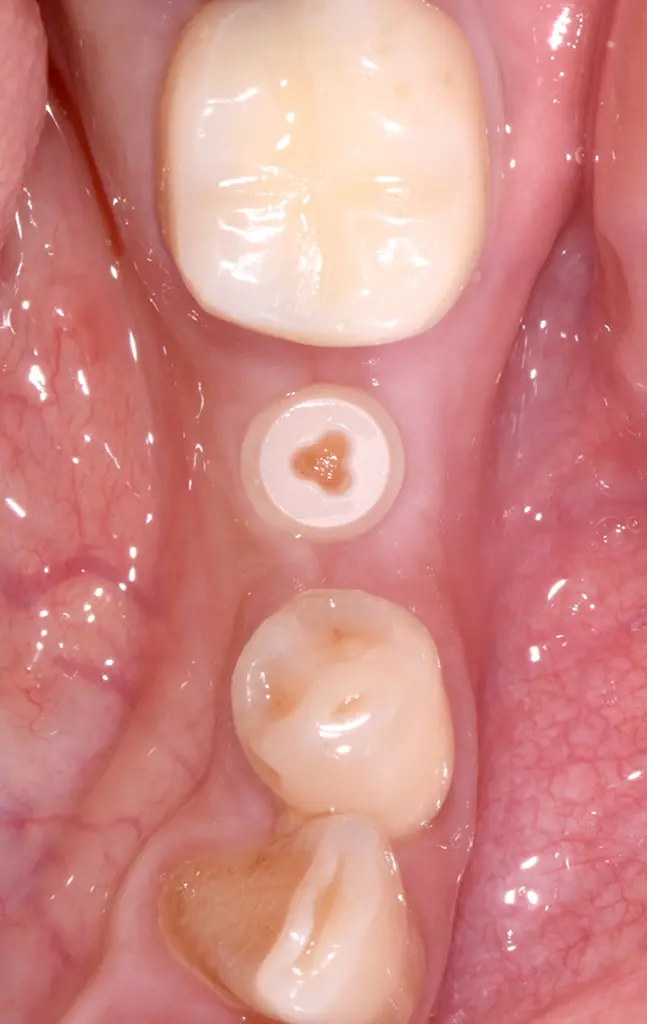
Situation 12 Wochen post-op: reizfreies Weichgewebe.
Prothetische Versorgung
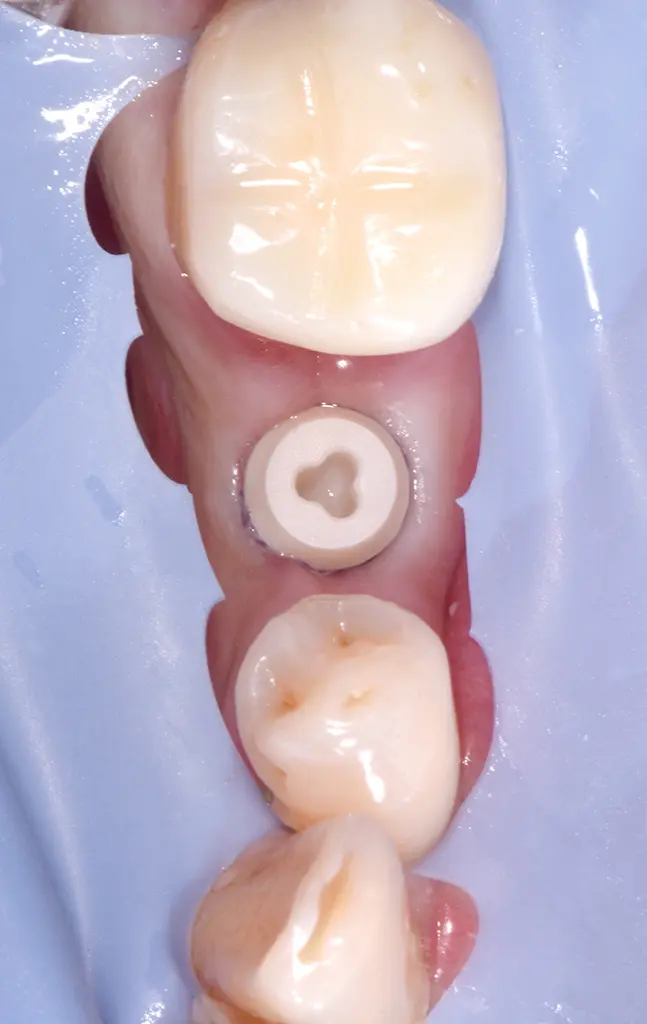
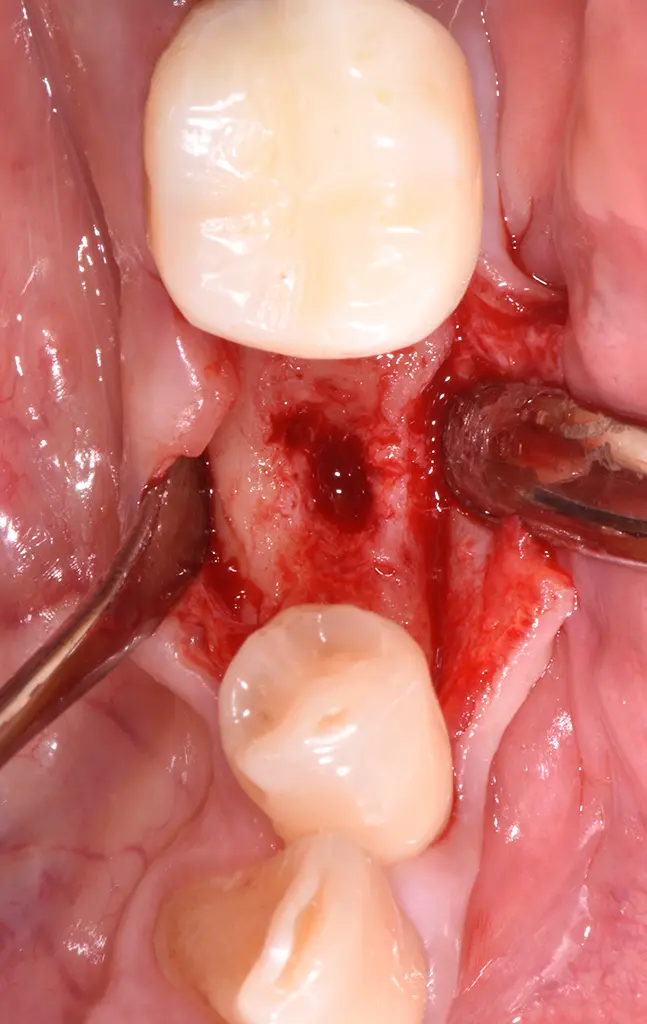
Prothetische Versorgung 3 Monate post-op: Retraktionsfaden um Implantat #35.
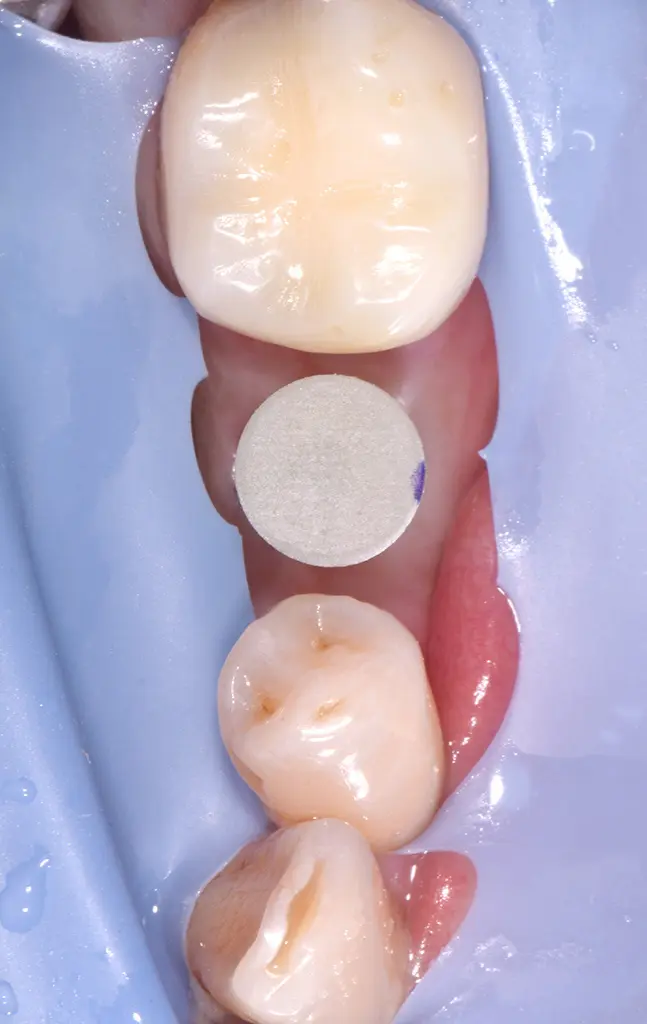
Zementierter Glasfaserstift.
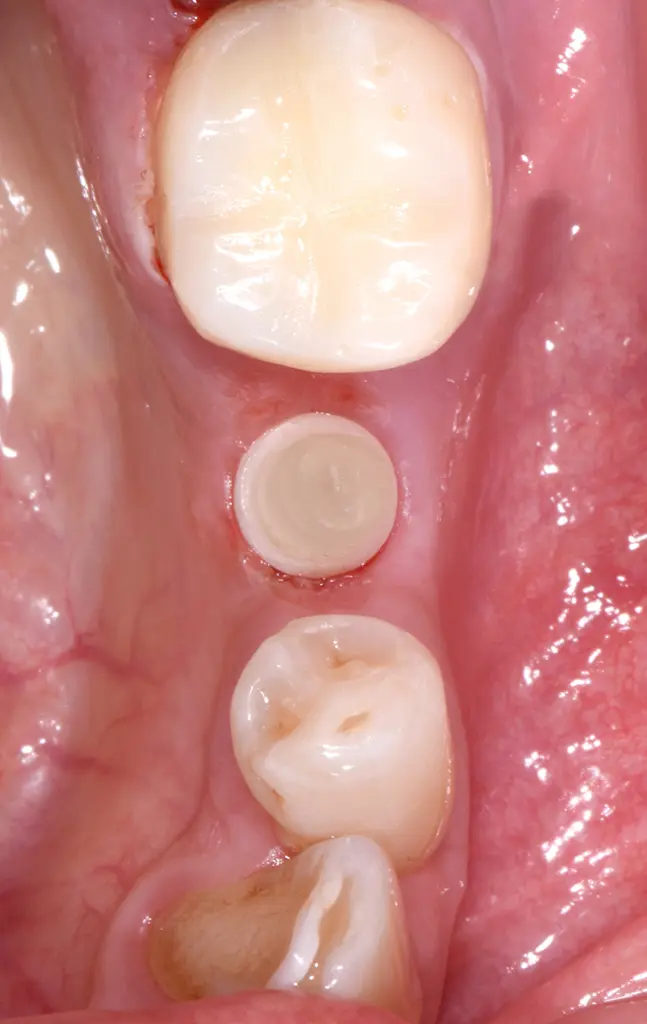
Intraoral präparierter Glasfaserstift.
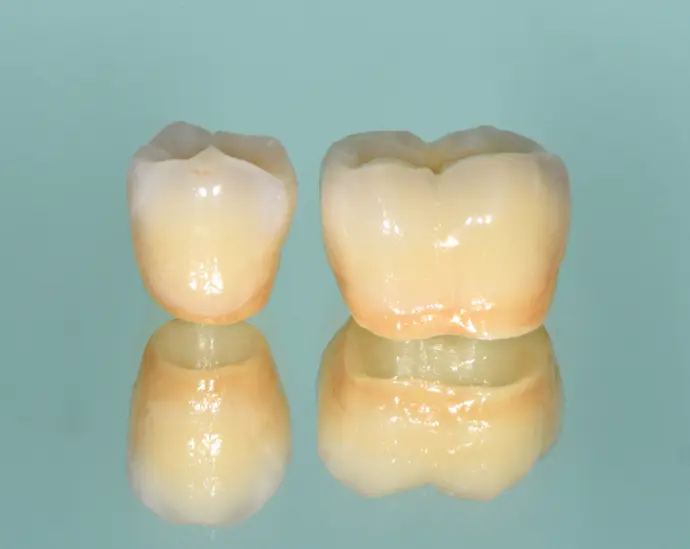
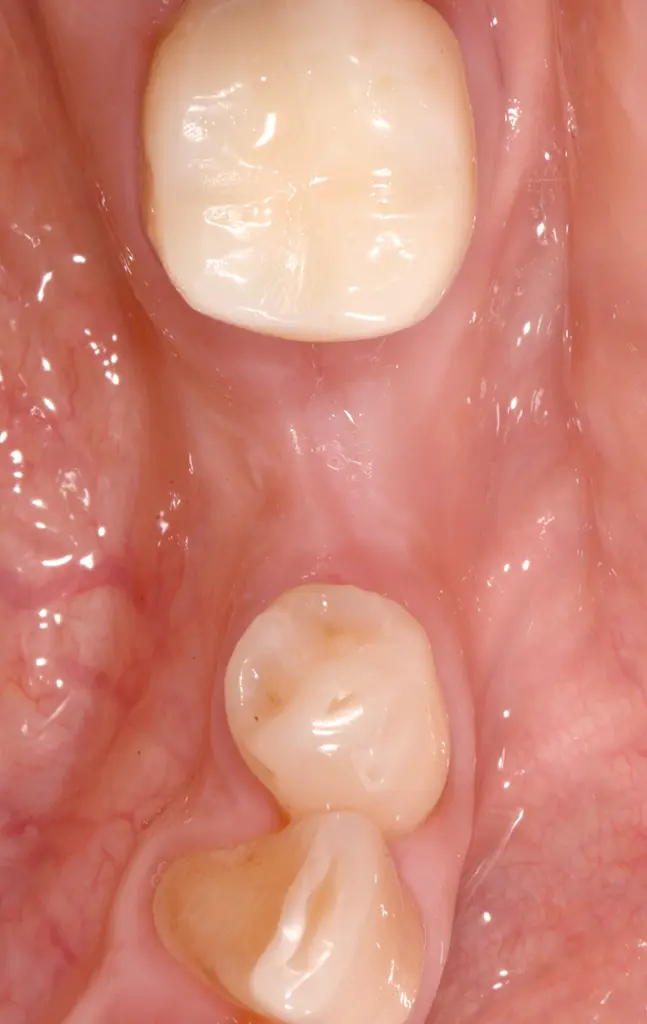
Verblendete, individuell charakterisierte Zirkonkronen für Implantat #35 und Zahn #36.
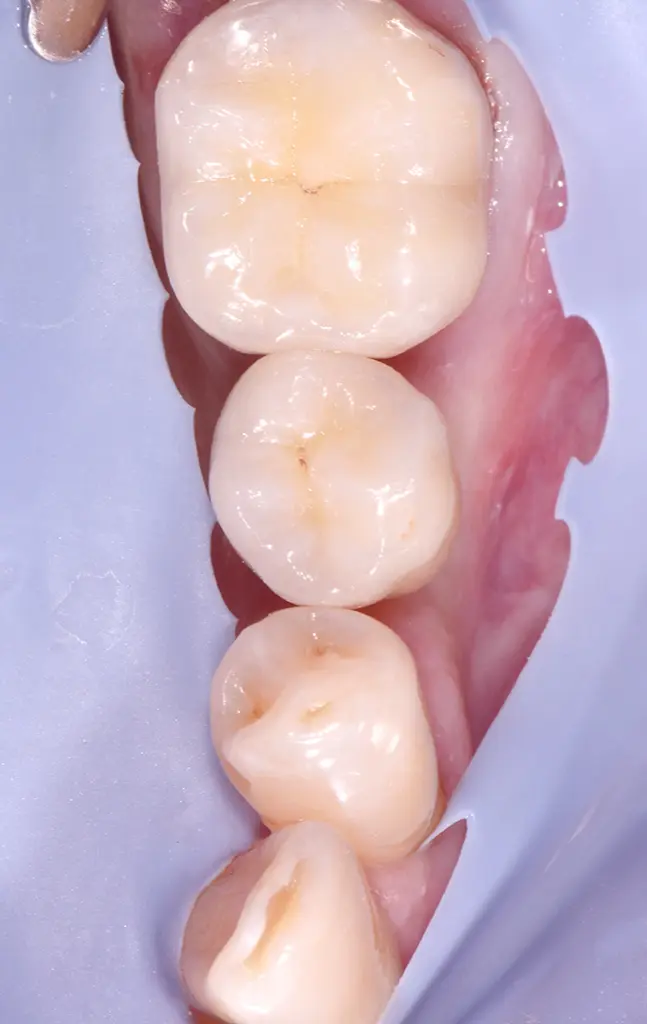
Situation nach Zementierung der Einzelkronen für die Positionen #35 und #36 in der folgenden Sitzung.
Follow-ups nach 3 und 4,5 Jahren
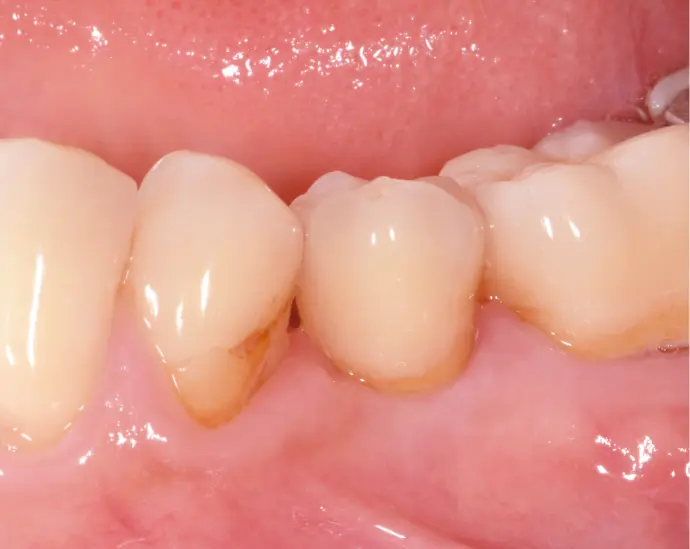
Situation 3 Jahre post-op: gesundes und stabiles Weichgewebe und hervorragende Ästhetik.
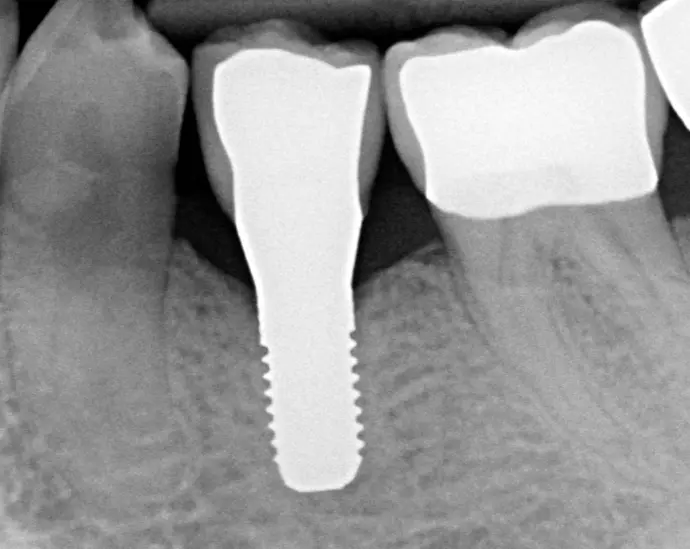
Röntgenkontrolle 3 Jahre post-op: stabiles marginales Knochenniveau.
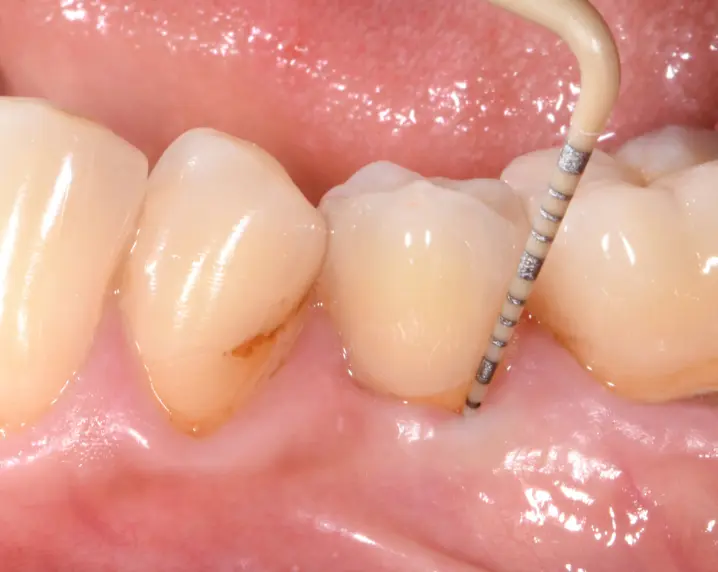
Situation 4,5 Jahre post-op: gesundes und stabiles Weichgewebe, geringe Sondierungstiefe.





